Spanische Grippe, Pocken, Corona - So enden Pandemien
Alle sehnen das Ende der Corona-Pandemie herbei. Doch kann es das überhaupt geben? Verschwinden Viren irgendwann einfach? Ein Blick auf vergangene Pandemien und ihr Ende.
Wie enden Pandemien überhaupt?
Nach Ansicht von Historikern können Pandemien vor allem auf zwei Arten enden – entweder medizinisch oder sozial. Das
medizinische Ende tritt ein, wenn die Zahl der Erkrankten stark zurück geht. Also entweder, wenn ein Großteil der Menschen die Infektion überstanden hat und (vorerst) immun gegen den Erreger ist oder es wirksame Impfstoffe und Medikamente gibt.
Das soziale Ende ist eine bewusste Entscheidung und findet vor allem in den Köpfen der Menschen statt. Es tritt ein, wenn die Angst vor der Krankheit abnimmt, die Menschen die Einschränkungen nicht mehr hinnehmen wollen – und lernen, mit der Krankheit zu leben.
Wieso konnten die Pocken ausgerottet werden?
Zu den Viruskrankheiten, die ein medizinisches Ende gefunden haben, gehören die
Pocken. Sie waren eine der
tödlichsten Pandemien: Alleine im 20. Jahrhundert starben
300 bis 500 Millionen Menschen an den Pocken, die Sterblichkeitsrate lag bei bis zu
30 Prozent. Übertragen wurden sie durch das
Variolavirus.
Historische Schriften deuten darauf hin, dass es die Pocken bereits vor mehr als 3000 Jahren gegeben haben könnte. Wissenschaftler der Charité Berlin, der University of Cambridge und der University of Copenhagen haben in einer aktuellen Studie zum ersten Mal nachgewiesen, dass die Krankheit schon bei den Wikingern umging. Sie entdeckten das
Variolavirus in bis zu 1400 Jahre alten Gebeinen aus Wikinger-Grabstätten in Dänemark, Norwegen, Schweden, Russland und England. Personen, die mit dem Virus infiziert waren, entwickelten Fieber, dann einen Ausschlag, der sich in mit Eiter gefüllte Flecken verwandelte, die verkrusteten, abfielen und Narben hinterließen.
Darum war eine Ausrottung möglich:
Das Virus hatte einige Schwachstellen.
1. Das Pockenvirus wurde nur von Mensch zu Mensch übertragen
Es hatte keinen tierischen Wirt, in dem es überleben konnte.
„Es gibt Krankheitserreger, die zirkulieren sowohl im Menschen als auch in Wildtieren“, erklärt Barbara Mühlemann von der Charité Berlin, Mitautorin der Pocken-Studie. „Selbst wenn ein Erreger im Menschen ausgerottet wird, kann er dann aus dem natürlichen Reservoir wieder in die menschliche Population eingetragen werden.“ Influenza-Viren etwa gehören dazu. Das Variola-Virus aber, welches die Pocken auslöst,
zirkulierte nur im Menschen.
„Das, kombiniert mit einer wirksamen, einfach zu handhabenden Impfung, machte die Ausrottung möglich.“
2. Die Immunität hält ein Leben lang
Wer die Infektion überstanden hatte oder geimpft war, war ein Leben lang vor den Pocken geschützt. Eine dauerhafte Unterbrechung der Infektionsketten konnte die Seuche also zum Erlöschen bringen.
3. Die Krankheit war klar erkennbar
Die Symptome waren eindeutig. So konnten Infizierte schnell ausfindig gemacht und isoliert werden. 1967 startete die Weltgesundheitsorganisation (WHO) ein bisher einzigartiges weltweites Impfprogramm und arbeitete sich von Kontinent zu Kontinent vor. Dreizehn Jahre später erklärte die WHO die Erde für pockenfrei. Zu den berühmtesten Pocken-Kranken gehörten übrigens Mozart, Haydn, Goethe und Beethoven.
Wie endete die Spanische Grippe?
So richtig, ehrlich gesagt: nie. Die Spanische Grippe war die bisher schlimmste Pandemie der Menschheit. Sie tötete weltweit in relativ kurzer Zeit mindestens 50 Millionen Menschen. Im Groben verlief die Spanische Grippe in*
drei Wellen. Die
erste Welle überzog im Frühjahr 1918 die*USA und Europa und verbreitete sich weltweit weiter. Die meisten Todesfälle gab es in der
zweiten Welle im Herbst – in einem Zeitraum von nur
16 Wochen. Die Pandemie endete nach der
dritten Welle im Sommer 1919.
Ausbruch und Verlauf der Krankheit erfolgten oft sehr schnell, manche Patienten verstarben innerhalb weniger Stunden. Wer überlebte, litt oft noch wochenlang unter chronischer Erschöpfung, Depressionen und neurologischen Störungen.Im Juni 1919 flaute die Pandemie endlich ab.
Sie endete medizinisch: 1. Viele Menschen hatten eine Immunität aufgebaut. Wenn sie in den folgenden Jahren doch wieder mit dem H1N1 infiziert wurden, war der Verlauf nicht mehr so lebensbedrohlich.
2. Das Virus mutierte in eine weniger aggressive Form.Unklar ist, wann genau die schwächere Mutation entstanden ist. Zusammen mit der hohen Grundimmunität sorgte das weniger tödliche Virus dafür, dass die pandemische Influenza-Welle in eine „normale“ Influenza überging.
Doch die Spanische Grippe endete auch sozial
Der Erste Weltkrieg war vorbei, die Menschen waren bereit für einen Neuanfang. Sie wollten Krieg und Krankheit hinter sich lassen und auch die Grippewelle schnell vergessen. Teilweise wurden die Isolationsmaßnahmen öffentlich aufgehoben, teilweise beschlossen die Menschen selbst, weniger Vorsichtsmaßnahmen einzuhalten, um sich nach dem Krieg wieder ein Leben aufzubauen – auch, wenn dadurch Tote in Kauf genommen wurden.
Aber: So ganz verschwand das Virus nie.
Das H1N1-Virus gehört zu den Influenza-A-Viren. Bestimmte Varianten dieser Viren traten auch in späteren Pandemien wieder auf – etwa bei der Schweinegrippe, die sich 2009 und 2010 pandemisch ausbreitete.
„
Das ist eigentlich der gleiche Stamm. Durch Mutation oder durch Übertragung von ganzen Gensegmenten entstehen immer bestimmte Subtypen, die entweder relativ neu für den Menschen sind oder vollständig neu“,
so der Epidemiologe Jean-Baptist du Prel in der Reihe „Jahr100Wissen“ der Universität Wuppertal.
„Heute rechnet die WHO damit, dass ein bestimmter Teil der Bevölkerung auch mit H1N1 durchseucht ist. Dieser Subtyp ist aber bei weitem nicht so krankheitserregend wie der Erreger der damaligen Spanischen Grippe.“
Auch diese Grippepandemien entstanden durch
Influenza-A-Viren:
• Die Asiatische Grippe von 1957, etwa eine Million Tote (Subtyp H2N2)
• Die Hongkong Grippe von 1968, etwa eine Million Tote (Subtyp H3N2)
• Die Schweinegrippe von 2009/2010, über 150.000 Tote (Subtyp H1N1)
Weil zukünftige Mutationen von Influenza-A-Viren die Gefahr einer neuen Pandemie bergen, beobachten weltweit verschiedene Institutionen den Stand der Influenza-Infektionen. So wurde bereits 1952 das Global Influenza Surveillance and Response System (GISRS) gegründet – ein globales Netzwerk von Laboratorien, das pro Jahr mehr als zwei Millionen Atemwegsproben testet, um die Ausbreitung und Entwicklung von Influenzaviren in über 100 Ländern zu überwachen. Das Netzwerk wird von der WHO koordiniert.
Was passierte mit dem ersten SARS-Virus?
Bereits vor der jetzigen Pandemie führte ein SARS-Coronavirus zu einer weltweiten Pandemie und verursachte das schwere akute Atemwegssyndroms (SARS). SARS-CoV wurde erstmals im November 2002 in der chinesischen Provinz Guangdong beobachtet, danach verbreitete es sich über den internationalen Flugverkehr weltweit. Innerhalb von acht Monaten starben fast 800 Menschen an SARS, mehr als 8000 Menschen erkrankten schwer. Dennoch konnte die WHO die Pandemie relativ schnell in den Griff bekommen – am 5. Juli 2003 erklärt sie, die Ausbrüche seien weltweit eingedämmt worden.
Dieser schnelle Erfolg hatte mehrere Gründe:
1. SARS-CoV war nicht so ansteckend als das aktuelle Coronavirus
Ein Unterschied: SARS-CoV vermehrte sich in der Lunge, nicht schon im Rachen – dadurch war es schwerer, andere anzustecken. Auch waren Infizierte etwa 10 Tage nach Auftreten der ersten Symptome am ansteckendsten. Man konnte Erkrankte also relativ gut erkennen und isolieren. SARS-CoV-2 dagegen ist, das zeigen mehrere Studien, bereits vor dem Auftreten von Symptomen und kurz danach besonders ansteckend.
2. Der Erreger konnte schnell relativ gut erkannt werden
Labortests, die das Virus zweifelsfrei erkennen konnten, waren bereits Ende Mai 2003 verfügbar. Übrigens dank maßgeblicher Mitarbeit von Prof. Christian Drosten. Der damals 30-jährige Wissenschaftler identifizierte den tödlichen Erreger mit Kollegen vom Bernhard Nocht-Institut für Tropenmedizin in Hamburg.
3. Internationale Zusammenarbeit
Unter Federführung der WHO arbeiten die öffentlichen Gesundheitssysteme weltweit zusammen. Obwohl normalerweise ein hohes Konkurrenzdenken zwischen den wissenschaftlichen Institutionen herrscht, wurden Informationen während der gesamten Zeit intensiv geteilt. Ein
Maßnahmenkatalog wurde entwickelt, besonders wichtig dabei:
das konsequente Isolieren von Erkrankten und möglicherweise Erkrankten.
SARS endete also, weil sich der Erreger bereits nach relativ kurzer Zeit verriet. Die Epidemie ließ sich mit klassischen Kontrollmaßnahmen effizient bekämpfen.
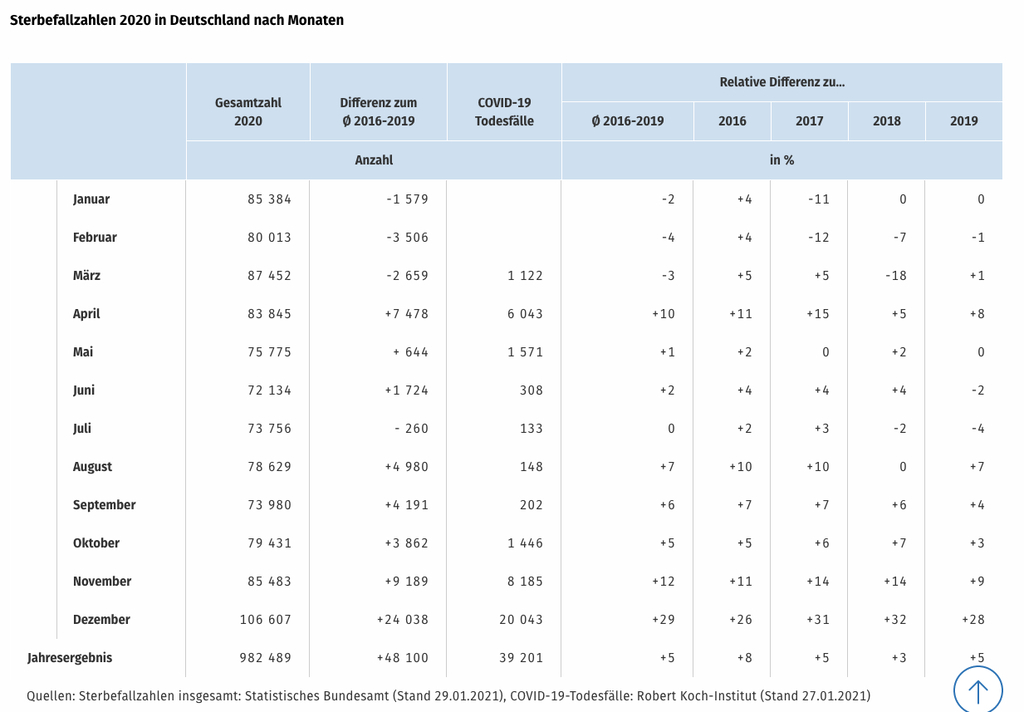
Wie könnte die COVID-19 Pandemie enden?
Das ist seriös nicht zu prognostizieren – niemand weiß, wie sich die Pandemie entwickeln wird, ob das Virus mutiert und sich abschwächt. Was man sagen kann:
Ein medizinisches Ende ist derzeit nicht in Sicht. Eine Ausrottung ist unwahrscheinlich: Das Virus hat einen tierischen Wirt, von dem es immer wieder auf den Menschen übergehen kann. Die aktuellen Daten zur Immunität und Meldungen zu Zweitinfektionen legen nahe, dass
nicht mit einer
lebenslangen Immunität gegen das Virus gerechnet werden kann.
Forschende sehen laut einer aktuellen Studie allerdings Anzeichen dafür, dass sich das Virus endemisch entwickeln könnte – also gehäuft in einer bestimmen Region vorkommend. Infektionen würde es somit weiterhin geben, die Schwere der Erkrankung könnte aber abnehmen. Ob man sich mehrfach mit dem Coronavirus anstecken kann, erklären wir hier. Unklar ist auch, ob eine Impfung tatsächlich vor einer Infektion schützen kann – oder „nur“ für einen leichteren Verlauf sorgen wird. Und: Von den vier saisonalen Coronaviren weiß man, dass man sich mit ihnen immer wieder infizieren kann.
Auch ein soziales Ende?
Da weltweit der ökonomische Druck wächst und die Menschen eine gewisse „Corona-Müdigkeit“ zeigen, könnte es sein, dass die Coronavirus-Pandemie sozial endet, noch bevor sie medizinisch enden kann. Bereits im Herbst 2020 scheinen viele Menschen das Virus weniger ernst zu nehmen, die notwendigen Abstands- und Hygieneregeln seltener einzuhalten. Prof. Heiner Fangerau vom Institut für Geschichte, Theorie und Ethik der Medizin der Universität Düsseldorf kann sich folgendes
„Ende“ der Corona-Pandemie vorstellen:
„Das Coronavirus wird wie das Influenzavirus und andere ein Begleiter unserer Gesellschaften bleiben. Wir werden uns arrangieren müssen. Das Mantra vom März war „Flatten the curve“ – wenn das weiter verfolgt wird, werden sich die Infektionszahlen auf niedrigem Niveau einpendeln, irgendwann sinkt der Nachrichtenwert und die Aufmerksamkeit für die wenigen Infektionen wird schwinden.“
(Autorin: Monika Sax)
[Links nur für registrierte Nutzer]